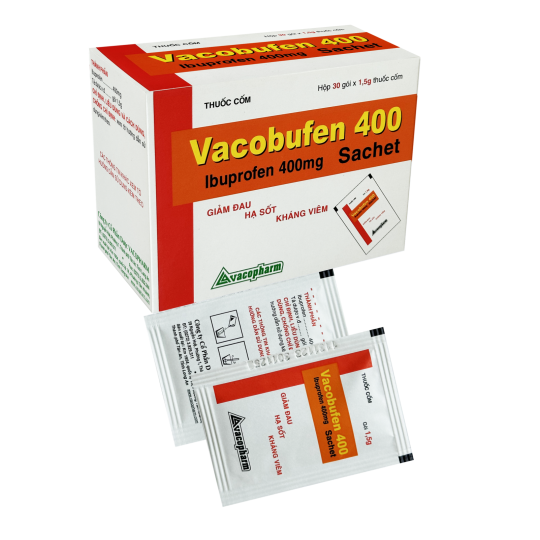
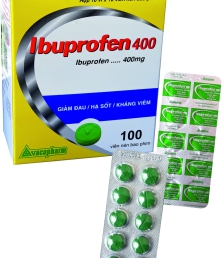
Vacobufen 400 sachet
Vacobufen 400 sachet
-
0
-
Liên hệ
-
2046
- Thông tin sản phẩm
- Bình luận
Thành phần
Ibuprofen 400 mg
Tá dược v.đ 1 gói 1,5 gam
(Thành phần tá dược: Polyvinyl pyrrolidon K30, glucose monohydrat, dextrat, menthol, acesulfam kali)
Chỉ định
Giảm đau tạm thời các cơn đau từ nhẹ đến trung bình như đau đầu, đau răng, đau bụng kinh.
Giảm sốt tạm thời
QUY CÁCH ĐÓNG GÓI
Hộp 30 gói x 1,5g
DẠNG BÀO CHẾ
Thuốc cốm
LIỀU DÙNG VÀ CÁCH DÙNG
Uống thuốc sau bữa ăn.
Để giảm thiểu nguy cơ xuất hiện biến cố bất lợi, Vacobufen 400 sachet được dùng ở liều hàng ngày thấp nhất có hiệu quả trong thời gian ngắn nhất có thể.
Nếu dùng thuốc hơn 3 ngày để hạ sốt và hơn 4 ngày để giảm đau mà các triệu chứng xấu đi hoặc kéo dài, bệnh nhân nên tham khảo ý kiến dược sĩ hoặc bác sĩ.
Người lớn và trẻ em trên 40kg (từ 12 tuổi trở lên): Uống ½-1 gói/lần, có thể tăng liều tùy thuộc vào đáp ứng của thuốc, nhưng tối đa 3 lần/ngày. Khoảng cách giữa các lần dùng thuốc ít nhất 6 giờ và không dùng quá 3 gói/24 giờ.
Không dùng thuốc cho trẻ em dưới 40kg hoặc dưới 12 tuổi.
Người cao tuổi
Người cao tuổi, các tác dụng không mong muốn có nguy cơ tăng nặng hơn. Nếu cần thiết sử dụng NSAID, nên sử dụng liều thấp nhất có hiệu quả và trong thời gian ngắn nhất có thể. Bệnh nhân cần được theo dõi thường xuyên về chảy máu đường tiêu hóa trong khi điều trị với NSAID. Nếu chức năng thận hoặc gan bị suy giảm, nên điều chỉnh lại liều dùng.
Người suy thận, suy gan
Cần thận trọng ở bệnh nhân suy thận, suy gan. Liều lượng nên được điều chỉnh trên từng cá nhân, dùng liều thấp nhất có thể và cần theo dõi chức năng thận.
Không dùng thuốc cho bệnh nhân suy gan nặng hoặc suy thận nặng.
Khi một lần quên không dùng thuốc: Hãy uống càng sớm càng tốt. Tuy nhiên, nếu gần với liều kế tiếp, hãy bỏ qua liều đã quên và uống liều kế tiếp vào thời điểm như kế hoạch, không dùng bù liều đã quên.
CHỐNG CHỈ ĐỊNH
Mẫn cảm với ibuprofen.
Loét dạ dày tá tràng tiến triển.
Quá mẫn với aspirin hay với các thuốc chống viêm không steroid khác (hen, viêm mũi, nổi mày đay sau khi dùng aspirin).
Người bệnh bị hen hay bị co thắt phế quản, rối loạn chảy máu, bệnh tim mạch, tiền sử loét dạ dày tá tràng, suy gan hoặc suy thận (lưu lượng lọc cầu thận dưới 30 ml/phút).
Người bệnh đang được điều trị bằng thuốc chống đông coumarin.
Người bệnh bị suy tim sung huyết, bị giảm khối lượng tuần hoàn do thuốc lợi niệu hoặc bị suy thận (tăng nguy cơ rối loạn chức năng thận).
Người bệnh bị bệnh tạo keo (có nguy cơ bị viêm màng não vô khuẩn; cần chú ý là tất cả các người bệnh bị viêm màng não vô khuẩn đều đã có tiền sử mắc một bệnh tự miễn).
Phụ nữ 3 tháng cuối của thai kỳ.
Trẻ em dưới 40kg hoặc dưới 12 tuổi.
THẬN TRỌNG
Những bệnh nhân không dung nạp được galactose hoặc kém hấp thu glucose-galactose thì không nên dùng thuốc này.
Ibuprofen có thể làm các enzym transaminase tăng lên trong máu, nhưng biến đổi này thoáng qua và hồi phục được.
Rối loạn thị giác như nhìn mờ là dấu hiệu chủ quan và có liên quan đến tác dụng có hại của thuốc nhưng sẽ hết khi ngừng dùng ibuprofen.
Ảnh hưởng tim mạch
Cần thận trọng ở bệnh nhân có tiền sử tăng huyết áp hoặc suy tim nhẹ đến trung bình vì tình trạng ứ nước và phù có liên quan đến NSAID. NSAID có thể làm giảm tác dụng của thuốc lợi tiểu và các thuốc chống tăng huyết áp khác.
Các nghiên cứu lâm sàng cho thấy, ibuprofen với liều cao (2400mg/ngày) có thể làm tăng nguy cơ huyết khối động mạch (như nhồi máu cơ tim hoặc đột quỵ). Nhìn chung, các nghiên cứu dịch tễ học dùng ibuprofen với liều thấp (ví dụ ≤ 1200 mg / ngày) không làm tăng nguy cơ huyết khối động mạch.
Bệnh nhân bị tăng huyết áp không kiểm soát được, suy tim sung huyết (NYHA II-III), bệnh tim thiếu máu cục bộ, bệnh động mạch ngoại biên, và bệnh mạch máu não chỉ nên điều trị bằng ibuprofen sau khi cân nhắc cẩn thận và không dùng liều cao (2400 mg/ngày).
Cần thận trọng khi điều trị lâu dài cho bệnh nhân có nguy cơ mắc các bệnh tim mạch (như tăng huyết áp, tăng lipid máu, đái tháo đường, hút thuốc), đặc biệt khi dùng liều cao ibuprofen (2400 mg/ngày).
Xuất huyết tiêu hóa, loét và thủng
Nên tránh sử dụng đồng thời ibuprofen và các NSAID khác, bao gồm các thuốc ức chế chọn lọc cyclooxygenase-2 (COX-2).
Người cao tuổi có nguy cơ gặp phải các tác dụng không mong muốn khi điều trị bằng NSAID, đặc biệt là xuất huyết tiêu hóa và thủng, có thể gây tử vong.
Xuất huyết tiêu hóa gây loét, thủng và tử vong đã được báo cáo liên quan đến tất cả các loại NSAID và xảy ra bất cứ lúc nào trong khi điều trị, có hoặc không có triệu chứng cảnh báo.
Nguy cơ xuất huyết tiêu hóa, loét hoặc thủng cao hơn khi tăng liều NSAID.
Cần thận trọng ở những bệnh nhân đang dùng đồng thời thuốc có thể làm tăng nguy cơ loét hoặc chảy máu, chẳng hạn như corticosteroid đường uống, thuốc chống đông máu như warfarin, thuốc ức chế tái hấp thu serotonin có chọn lọc hoặc thuốc chống kết tập tiểu cầu như acid acetylsalicylic.
Ngừng điều trị bằng ibuprofen nếu bệnh nhân bị xuất huyết tiêu hóa hoặc loét.
Tác dụng trên thận
Cần thận trọng với bệnh nhân mất nước. Có nguy cơ suy thận ở trẻ em và thanh thiếu niên bị mất nước.
Ibuprofen có thể gây ứ nước, natri và kali do ảnh hưởng đến tưới máu thận. Điều này có thể gây phù hoặc suy tim hoặc tăng huyết áp ở những đối tượng dễ mắc bệnh.
Nói chung, sử dụng thuốc giảm đau thường xuyên, đặc biệt là sự kết hợp của các thuốc giảm đau khác nhau, có khả năng gây tổn thương thận vĩnh viễn bao gồm suy thận.
Tác dụng huyết học
Ibuprofen có thể ức chế kết tập tiểu cầu, dẫn đến kéo dài thời gian chảy máu. Do đó, nên theo dõi cẩn thận bệnh nhân bị rối loạn đông máu hoặc dùng thuốc chống đông máu.
Rối loạn hô hấp
Cần thận trọng nếu dùng ibuprofen cho bệnh nhân mắc bệnh hoặc có tiền sử hen phế quản, viêm mũi mạn tính hoặc bệnh dị ứng do ibuprofen gây co thắt phế quản, nổi mày đay hoặc phù mạch ở những bệnh nhân này.
Tác dụng trên da
Phản ứng da nghiêm trọng, một số gây tử vong, như viêm da tróc vảy, hội chứng Stevens-Johnson và hoại tử biểu bì, liên quan đến việc sử dụng NSAID. Nguy cơ của các phản ứng xảy ra khi bắt đầu điều trị, phần lớn các trường hợp xảy ra trong tháng đầu tiên. Nên ngưng điều trị bằng ibuprofen nếu xuất hiện những dấu hiệu của phát ban da, tổn thương niêm mạc hoặc các dấu hiệu mẫn cảm khác và nếu rối loạn thị giác hoặc dấu hiệu rối loạn chức năng gan kéo dài.
Hội chứng lupus ban đỏ hệ thống và bệnh mô liên kết
Ở những bệnh nhân bị lupus ban đỏ hệ thống (SLE) và rối loạn mô liên kết có thể tăng nguy cơ viêm màng não vô khuẩn.
Viêm màng não vô khuẩn
Viêm màng não vô khuẩn hiếm gặp ở những trường hợp bệnh nhân đang điều trị bằng ibuprofen. Mặc dù nó có thể xảy ra ở bệnh nhân lupus ban đỏ hệ thống và các bệnh mô liên kết có liên quan.
Nhiễm trùng và ký sinh trùng
Đặc biệt, thủy đậu có thể là biến chứng của nhiễm trùng nghiêm trọng ở da và mô mềm. Cho đến nay, không thể loại trừ việc các NSAID làm nặng thêm các bệnh nhiễm trùng này. Vì vậy, nên tránh sử dụng ibuprofen trong trường hợp thủy đậu.
Phản ứng quá mẫn
NSAID có thể gây ra phản ứng quá mẫn nghiêm trọng, bao gồm phản ứng phản vệ. Nguy cơ mẫn cảm sau khi uống ibuprofen cao hơn ở những bệnh nhân có tiền sử quá mẫn với các NSAID và ở bệnh nhân hen suyễn, sốt hay viêm phổi, phù mạch. Các phản ứng dị ứng có thể xuất hiện dưới dạng cơn hen, phù Quincke hoặc mày đay.
Phản ứng quá mẫn nghiêm trọng (ví dụ sốc phản vệ) hiếm xảy ra. Ngưng sử dụng ibuprofen khi có dấu hiệu phản ứng quá mẫn đầu tiên.
Người suy thận, suy tim, suy gan
Ở những bệnh nhân bị suy thận, suy tim hoặc suy gan, cần thận trọng vì NSAID có thể làm suy giảm chức năng thận. Nguy cơ gia tăng ở những bệnh nhân dùng kết hợp các thuốc giảm đau khác thường xuyên. Liều thấp nhất có hiệu quả trong thời gian ngắn nhất và theo dõi định kỳ các thông số lâm sàng và cận lâm sàng, đặc biệt trong trường hợp điều trị kéo dài.
Nguy cơ huyết khối tim mạch
Các thuốc chống viêm không steroid (NSAIDs), không phải aspirin, dùng đường toàn thân, có thể làm tăng nguy cơ xuất hiện biến cố huyết khối tim mạch, bao gồm cả nhồi máu cơ tim và đột quỵ, có thể dẫn đến tử vong. Nguy cơ này có thể xuất hiện sớm trong vài tuần đầu dùng thuốc và có thể tăng lên theo thời gian dùng thuốc. Nguy cơ huyết khối tim mạch được ghi nhận chủ yếu ở liều cao.
Bác sĩ cần đánh giá định kỳ sự xuất hiện của các biến cố tim mạch, ngay cả khi bệnh nhân không có các triệu chứng tim mạch trước đó. Bệnh nhân cần được cảnh báo về các triệu chứng của biến cố tim mạch nghiêm trọng và cần thăm khám bác sĩ ngay khi xuất hiện các triệu chứng này.
Để giảm thiểu nguy cơ xuất hiện biến cố bất lợi, cần sử dụng Vacobufen 400 sachet ở liều hàng ngày thấp nhất có hiệu quả trong thời gian ngắn nhất có thể.
Cần thận trọng vì tác dụng hạ nhiệt và chống viêm của ibuprofen có thể che mờ các dấu hiệu và triệu chứng viêm của các bệnh khác.
Ibuprofen nên thận trọng khi sử dụng ở bệnh nhân tăng bilirubin toàn phần vì nguy cơ foribuprofen thay thế bilirubin trong liên kết với albumin.
TƯƠNG TÁC THUỐC
Ibuprofen hiệp đồng tác dụng với warfarin gây chảy máu dạ dày. Phối hợp hai thuốc này làm tăng nguy cơ gây chảy máu dạ dày cao hơn khi dùng từng thuốc đơn độc.
Ibuprofen khi dùng đồng thời với aspirin làm tăng nguy cơ gây chảy máu dạ dày. Các nghiên cứu trên động vật cho thấy nồng độ ibuprofen giảm khi dùng đồng thời với aspirin, mặc dù những nghiên cứu trên người còn hạn chế và không thấy sự giảm nồng độ này. Ngoài ra, ibuprofen đối kháng tác dụng ức chế kết tập tiểu cầu không hồi phục của aspirin trên tim mạch và làm tăng nguy cơ tim mạch. Liều ibuprofen 400mg x 3 lần/ngày dùng đồng thời với liều aspirin 81mg làm ức chế tác dụng ức chế hoạt tính của enzym cyclooxygenase-1 của tiểu cầu cũng như tác dụng ức chế kết tập tiểu cầu của aspirin khi dùng aspirin kéo dài. Sử dụng aspirin trước 2 giờ khi dùng liều ibuprofen buổi sáng không tránh được xảy ra tương tác khi dùng chế độ nhiều liều ibuprofen trong ngày, mặc dù thay đổi thời gian sử dụng 2 thuốc có thể tránh được khi dùng chế độ đơn liều ibuprofen trong ngày. Cơ quan quản lý dược phẩm và thực phẩm Mỹ (FDA) khuyến cáo ở bệnh nhân sử dụng liều ibuprofen 400 mg/lần/ngày phối hợp với viên giải phóng ngay lập tức, hàm lượng thấp aspirin, nên sử dụng ibuprofen 8 giờ trước hoặc ít nhất 30 phút sau khi dùng aspirin. Do nguy cơ tăng tác dụng phụ nên khuyến cáo không nên dùng đồng thời thuốc chống viêm không steroid với aspirin.
Ibuprofen làm tăng nồng độ huyết tương của lithi lên 12-67% và giảm thải trừ lithi qua thận. Cơ chế của tương tác này chưa rõ nhưng sự ức chế tổng hợp prostaglandin có thể ảnh hưởng đến sự thải trừ lithi ở thận. Khuyến cáo không nên dùng đồng thời lithi với ibuprofen. Tuy nhiên, nếu dùng đồng thời phải theo dõi chặt chẽ các dấu hiệu ngộ độc lithi và nồng độ huyết tương của lithi phải được theo dõi khi bắt đầu sử dụng đồng thời hai thuốc và hiệu chỉnh các liều tiếp theo. Có thể phải giảm liều lithi ở một số bệnh nhân và cần hiệu chỉnh liều lithi khi ngừng dùng ibuprofen.
Có một số bằng chứng về hiệp đồng tác dụng ức chế prostaglandin khi dùng đồng thời ibuprofen với các thuốc ức chế enzym chuyển hay đối kháng thụ thể angiotensin II làm giảm hiệu quả của các nhóm thuốc này trên huyết áp. Phải theo dõi chặt chẽ huyết áp khi phối hợp thuốc chống viêm không steroid ở bệnh nhân đang dùng ức chế enzym chuyển hay chẹn thụ thể angiotensin II.
Sử dụng đồng thời corticoid và thuốc chống viêm không steroid làm tăng nguy cơ loét dạ dày.
Magnesi hydroxyd làm tăng sự hấp thu ban đầu của ibuprofen; nhưng nếu nhôm hydroxyd cùng có mặt thì lại không có tác dụng này.
Với các thuốc chống viêm không steroid khác: Tăng nguy cơ chảy máu và gây loét.
Methotrexat: Ibuprofen làm tăng độc tính của methotrexat.
Furosemid, các thiazid: Ibuprofen có thể làm giảm tác dụng bài xuất natri niệu của furosemid và các thuốc lợi tiểu.
Digoxin: Ibuprofen có thể làm tăng nồng độ digoxin huyết tương.
Ciclosporin: Tăng nguy cơ nhiễm độc thận.
Mifepriston: Không nên được sử dụng NSAID sau 8-12 ngày dùng mifepriston vì NSAID có thể làm giảm tác dụng của mifepriston.
Tacrolimus: Có thể tăng nguy cơ nhiễm độc thận khi dùng NSAID với tacrolimus.
Zidovudin: Tăng nguy cơ hình thành ban xuất huyết và tụ máu ở bệnh nhân HIV có rối loạn đông máu khi sử dụng đồng thời zidovudin và ibuprofen.
Kháng sinh quinolon: Bệnh nhân dùng NSAID và quinolon có thể tăng nguy cơ co giật.
Copyright © 2021 CÔNG TY CỔ PHẦN DƯỢC VACOPHARM
online: 12
Tháng 6998
Tổng truy cập: 664023